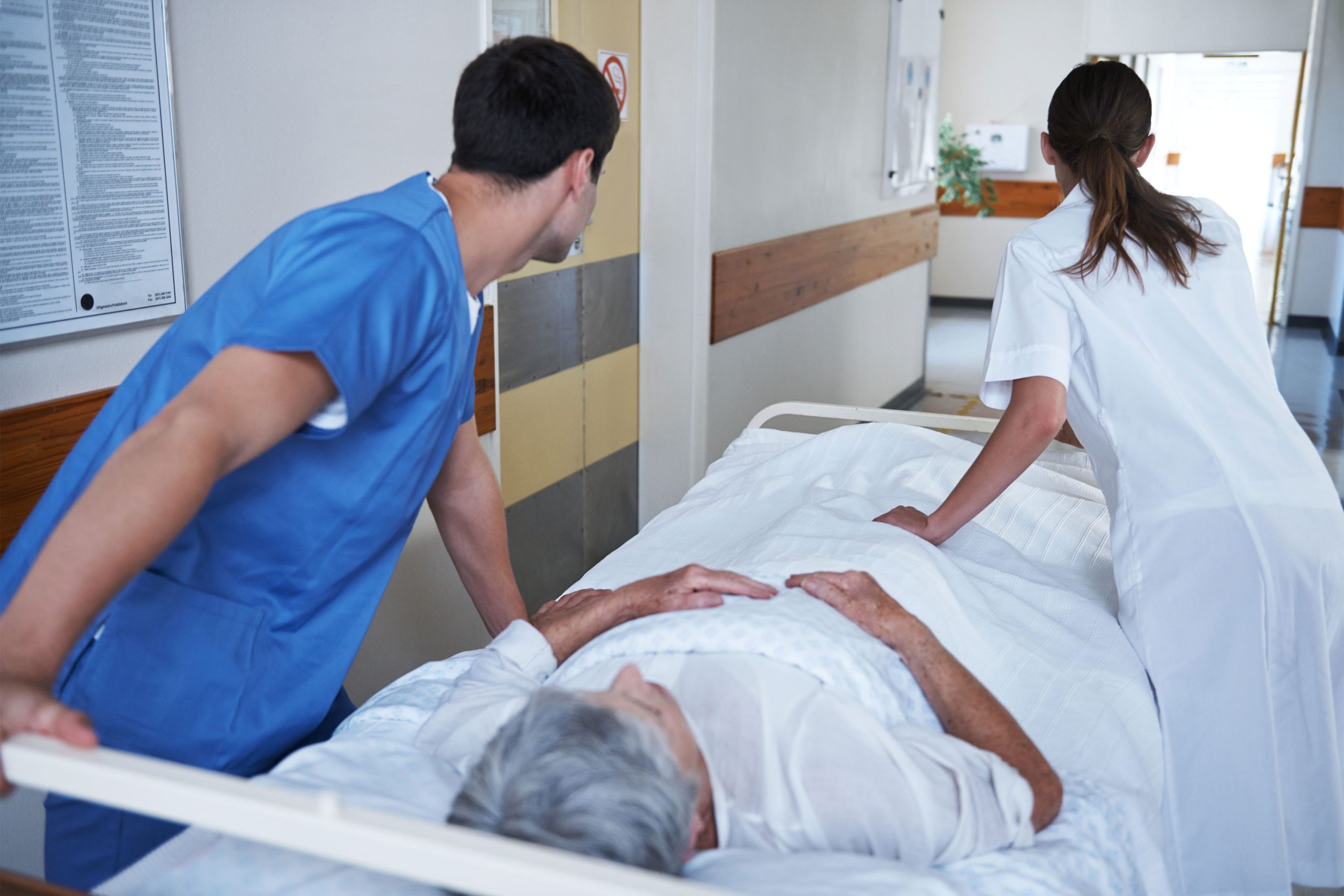
Chaque jour, cette scène se joue dans les hôpitaux à travers l’Amérique : des hommes et des femmes plus âgés sont allongés sur des civières dans les couloirs des salles d’urgence, gémissant ou souffrant en silence tandis que le personnel médical pressé s’occupe des crises.
Même lorsque les médecins déterminent que ces patients doivent être admis à l’hôpital, ils attendent souvent des heures – parfois plus d’une journée – aux urgences, souffrant de douleur et d’inconfort, ne recevant pas suffisamment de nourriture ou d’eau, ne bougeant pas, ne recevant pas d’aide pour se rendre à l’hôpital. salle de bains et ne pas bénéficier des soins que les médecins jugent nécessaires.
« Vous traversez les couloirs des urgences et ils sont bordés d’un bout à l’autre de patients sur des civières dans divers états de détresse qui appellent à l’aide, y compris un certain nombre de patients plus âgés », a déclaré Hashem Zikry, médecin urgentiste à UCLA Health.
Les médecins qui travaillent dans les salles d’urgence affirment que ce problème, connu sous le nom d’embarquement aux urgences, est aussi grave qu’il ne l’a jamais été – encore pire que pendant les premières années de la pandémie de Covid-19, lorsque les hôpitaux se remplissaient de patients désespérément malades.
Bien que l’embarquement puisse arriver à tous les patients des urgences, les adultes de 65 ans et plus, qui représentent près de 20 % des visites aux urgences, sont particulièrement vulnérables lors des longues attentes pour obtenir des soins. En outre, les personnes âgées peuvent être confrontées à l’embarquement plus souvent que les autres patients. Les meilleures estimations que j’ai pu trouver, publiées en 2019, avant la pandémie de covid-19, suggèrent que 10 % des patients étaient hébergés aux urgences avant de recevoir des soins hospitaliers. Environ 30 à 50 % de ces patients étaient des personnes âgées.
« C’est une crise de santé publique », a déclaré Aisha Terry, professeure agrégée de médecine d’urgence à la faculté de médecine et des sciences de la santé de l’université George Washington et présidente du conseil d’administration de l’American College of Emergency Physicians, qui a parrainé un sommet sur l’embarquement en septembre. .
Que se passe-t-il? J’ai parlé à près d’une douzaine de médecins et de chercheurs qui ont décrit la situation chaotique dans les urgences. Ils m’ont dit que le manque de personnel dans les hôpitaux, qui affecte le nombre de lits disponibles, contribue à la crise. En outre, ont-ils expliqué, les administrateurs des hôpitaux réservent davantage de lits aux patients subissant des interventions chirurgicales lucratives et d’autres procédures, contribuant ainsi aux goulots d’étranglement dans les urgences et laissant davantage de patients dans l’incertitude.
Ensuite, il y a une forte demande de services hospitaliers, alimentée en partie par le vieillissement de la population américaine, et des retards dans la sortie des patients en raison de problèmes croissants pour garantir les soins de santé à domicile et les soins en maison de retraite, selon Arjun Venkatesh, président de la médecine d’urgence à l’Université de Yale. Ecole de Médecine.
L’impact des longues attentes aux urgences sur les personnes âgées fragiles et souffrant de multiples problèmes médicaux est particulièrement grave. Confinés sur des civières, des civières ou même des chaises dures, souvent sans l’aide fiable des infirmières, ils risquent de perdre des forces, de renoncer à des médicaments essentiels et de connaître des complications telles que le délire, selon Saket Saxena, codirecteur du centre gériatrique. service des urgences de la Cleveland Clinic.
Lorsque ces patients obtiennent enfin un lit d’hôpital, leur séjour est plus long et les complications médicales plus fréquentes. Et de nouvelles recherches révèlent que le risque de mourir à l’hôpital est significativement plus élevé pour les personnes âgées lorsqu’elles passent la nuit aux urgences, tout comme le risque d’événements indésirables tels que des chutes, des infections, des saignements, des crises cardiaques, des accidents vasculaires cérébraux et des escarres.
Ellen Danto-Nocton, gériatre à Milwaukee, a été profondément préoccupée lorsqu’un parent de 88 ans présentant des « symptômes semblables à ceux d’un accident vasculaire cérébral » a passé deux jours aux urgences il y a quelques années. Délire, immobile et incapable de dormir alors que les alarmes à l’extérieur de son lit sonnaient sans arrêt, l’homme plus âgé a chuté avant d’être transféré dans une chambre d’hôpital. « Il avait vraiment besoin d’être dans un environnement moins chaotique », a déclaré Danto-Nocton.
Il y a plusieurs semaines, Zikry de UCLA Health a aidé à soigner une femme de 70 ans qui était tombée et s’était cassé la hanche alors qu’elle assistait à un match de basket-ball. « Elle est restée dans un coin de nos urgences pendant environ 16 heures avec une immense douleur qui était très difficile à traiter de manière adéquate », a-t-il déclaré. Les urgences sont conçues pour gérer les crises et stabiliser les patients, et non pour « prendre soin des patients dont nous avons déjà décidé qu’ils devaient être admis à l’hôpital », a-t-il déclaré.
Dans quelle mesure l’embarquement aux urgences est-il courant et où est-il le plus aigu ? Personne ne le sait, car les hôpitaux ne sont pas tenus de divulguer publiquement les données sur l’embarquement. Les Centers for Medicare & Medicaid Services ont retiré une mesure d’embarquement en 2021. De nouvelles mesures nationales de capacité de soins d’urgence ont été proposées mais pas encore approuvées.
« Ce n’est pas seulement l’étendue de l’embarquement à l’urgence que nous devons comprendre. C’est l’étendue de la capacité hospitalière de soins aigus dans nos communautés », a déclaré Venkatesh de Yale, qui a aidé à rédiger les nouvelles mesures.
Entre-temps, certains systèmes hospitaliers font connaître leur sort en soulignant les contraintes de capacité et le besoin de davantage de lits d’hôpitaux. Parmi eux se trouve le Massachusetts General Hospital de Boston, qui a annoncé en janvier que l’internat aux urgences avait augmenté de 32 % entre octobre 2022 et septembre 2023. À la fin de cette période, les patients admis à l’hôpital ont passé en moyenne 14 heures aux urgences et 26 heures. % ont passé plus de 24 heures.
Maura Kennedy, chef de la médecine d’urgence gériatrique de Mass General, a décrit une femme d’environ 80 ans souffrant d’une infection respiratoire qui a langui aux urgences pendant plus de 24 heures après que les médecins ont décidé qu’elle avait besoin de soins hospitaliers.
« Elle n’était pas mobilisée, elle n’avait rien pour l’engager cognitivement, elle n’avait pas mangé et elle devenait de plus en plus agitée, essayant de descendre de la civière et se disputant avec le personnel », m’a dit Kennedy. « Après un séjour prolongé à l’hôpital, elle a quitté l’hôpital plus handicapée qu’elle ne l’était à son arrivée. »
Lorsque j’ai demandé aux médecins urgentistes ce que les personnes âgées pouvaient faire pour résoudre ces problèmes, ils ont répondu que l’embarquement était un problème de système de santé qui nécessitait des changements dans le système de santé et les politiques. Ils avaient néanmoins plusieurs suggestions.
« Ayez une autre personne avec vous pour défendre vos intérêts », a déclaré Jesse Pines, chef de l’innovation clinique chez US Acute Care Solutions, le plus grand cabinet de médecine d’urgence appartenant à des médecins du pays. Et demandez à cette personne de s’exprimer si elle estime que votre état s’aggrave ou si les membres du personnel oublient des problèmes.
Alexander Janke, instructeur clinique de médecine d’urgence à l’Université du Michigan, conseille aux gens : « Soyez prêts à attendre lorsque vous vous présentez aux urgences » et « apportez une liste de médicaments et vos médicaments, si vous le pouvez ».
Pour rester orienté et réduire le risque de délire, « assurez-vous d’avoir vos appareils auditifs et vos lunettes avec vous », a déclaré Michael Malone, directeur médical des services supérieurs d’Advocate Aurora Health, un système de 20 hôpitaux du Wisconsin et du nord de l’Illinois. « Dans la mesure du possible, essayez de vous lever et de vous déplacer. »
Les amis ou les soignants familiaux qui accompagnent les personnes âgées aux urgences devraient demander à être à leur chevet, lorsque cela est possible, et « essayer de s’assurer qu’ils mangent, boivent, vont aux toilettes et prennent des médicaments de routine pour des problèmes médicaux sous-jacents », a déclaré Malone. .
Les personnes âgées ou les soignants qui les aident devraient essayer d’apporter « des choses qui vous engageraient sur le plan cognitif : des magazines, des livres… de la musique, tout ce sur quoi vous pourriez vous concentrer dans un couloir où il n’y a pas de télévision pour vous divertir », a déclaré Kennedy.
« Les patients expérimentés se présentent souvent avec des masques pour les yeux et des bouchons d’oreilles » pour les aider à se reposer dans les urgences avec une stimulation continue, a déclaré Zikry de l’UCLA. « Apportez également quelque chose à manger et à boire au cas où vous ne pourriez pas vous rendre à la cafétéria ou s’il faudrait un certain temps avant que le personnel ne vous les apporte. »
Nous sommes impatients d’entendre les lecteurs nous faire part des questions auxquelles vous aimeriez répondre, des problèmes que vous rencontrez avec vos soins et des conseils dont vous avez besoin pour faire face au système de santé. Visitez kffhealthnews.org/columnists pour soumettre vos demandes ou conseils.
KFF Health News est une salle de rédaction nationale qui produit un journalisme approfondi sur les questions de santé et constitue l’un des principaux programmes opérationnels de KFF, une source indépendante de recherche, de sondages et de journalisme sur les politiques de santé. En savoir plus sur KFF.
UTILISEZ NOTRE CONTENU
Cette histoire peut être republiée gratuitement (détails).

Archie Mitchell, with a prestigious master’s degree from France and two decades of experience, is an authority in his field, renowned for making complex subjects engaging through his blog. At 49, he seamlessly merges academic knowledge with practical insights, aimed at educating and empowering his audience. Beyond his professional life, Archie’s hobbies and personal interests add depth to his writing, making it a valuable resource for both professionals and enthusiasts looking to expand their understanding.


